心房細動という、心臓の不整脈の病気をご存知でしょうか? 不整脈の一種ですから、主に循環器内科の先生が診ています。しかし、その心房細動の患者さんが、適切な治療、特に抗凝固療法を受けていないと、脳塞栓を引き起こすリスクが高まります。
脳塞栓の症状は重篤なもので、命を落とされる方もいらっしゃいます。そのため、脳神経内科医の立場では、心房細動の段階で積極的な予防療法をお願いしたいものです。しかし、なかには予防的な投薬に積極的でない循環器の先生もいらっしゃいます。
病気が「心房細動」の状態では循環器科の先生が診られ、それが「脳塞栓」になってしまってから脳神経内科医の担当となるのです。ですから、心房細動の状態であるときに、将来的な脳塞栓のリスクを想定し、適切な治療を行なっていただきたいのです。
今回の記事では、脳神経内科専門医の長谷川嘉哉が心房細動と脳塞栓の関係について解説致します。
目次
1.心房細動とは?
心房細動は、心臓の4つに分かれた部屋のうち、「心房」と呼ばれる上の2つの部屋で生じた異常な電気的興奮により起こる不整脈です。心房細動が生じると、心房が痙攣したように不規則に震え、結果として、脈が不規則的に速くなることが特徴です。
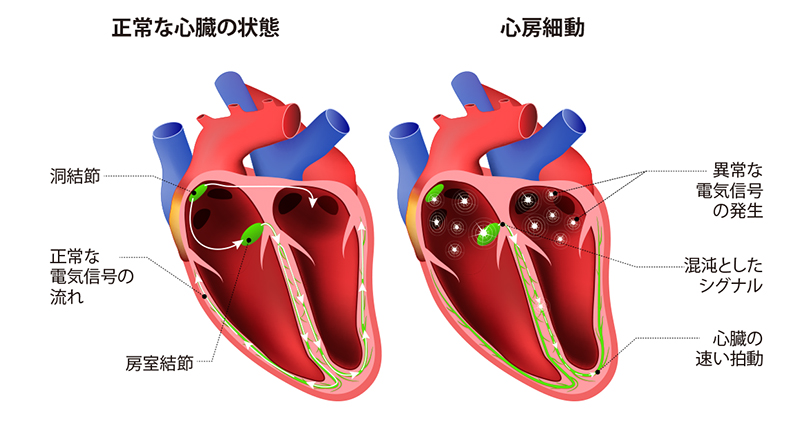
2.心房細動の頻度と原因
心房細動の患者さんは、思いのほか多く、本人が自覚していないケースもあります。
2-1.頻度
日本人の1~2%(100~200万人)が心房細動だと推定されています。心房細動の患者さんは「加齢」に伴って増え、80歳以上の男性では10%以上です。心房細動を起こす人の割合も年々増加しており、1968~70年に比べて1987~89年では男性で約3倍に増加したというデータもあります。
2-2.無症状の方も多い
心房細動の40%は「症状がない」とも言われており、自分に心房細動があるとは気づかないでいる方も多いので注意が必要です。
2-3.心房細動になりやすい人
心房細動になりやすい人は、「心臓病」や「メタボリックシンドローム」などの持病がある人です。さらに「飲酒」「喫煙」も心房細動を引き起こしやすくなる要因となります。また、「心臓弁膜症・心筋症・虚血性心疾患(狭心症や心筋梗塞)などの心臓病」「高血圧」「甲状腺機能亢進症」などの病気を既に持っていると心房細動を引き起こしやすくなります。
3.心房細動が引き起こす健康上のリスク
「心房細動」の人の中には自覚症状がなかったり、健康診断などで行われる心電図などの短時間の検査では見つからない場合があるのですが、体に悪い影響を及ぼします。
3-1.頻脈による動悸や息切れ、心肥大など
心房細動の状態が長時間続くと、心拍数が100以上になって動悸が起こります。また心臓が肥大して心不全を合併すると、労作時の息切れが生じ日常生活に支障が出るようになります。そのため、脈が100以下になるように、薬でコントロールしたり、利尿剤等で心不全の治療を行います。
3-2.脳血流が低下し、脳の萎縮や認知機能に影響も
一般に、心房細動になると脳血流が2/3に低下するといわれています。そのため発作性に心房細動がおこった場合は、意識障害が生じることもあります。また慢性的に心房細動の状態が続くと、脳の萎縮が進行したり、認知機能低下の一因になることもあります。

4.放置しておくと脳塞栓に至ることも
脳梗塞で最も怖いのは脳塞栓です。長嶋茂雄終身名誉監督が、右の完全片麻痺になったのもこれが原因です。
心房細動が起こると心房の中で血液がよどみ、「血液の固まり(血栓)」ができやすくなります。「血栓」は心房内で心臓の壁にくっついた状態で大きくなっていきますが、何かの拍子にその一部がちぎれ、血栓が脳や全身の臓器や組織に飛び、その先の血管を詰まらせます。これを「塞栓症」と呼びます。
心房細動でできる血栓は比較的「大きい」ため、その血栓が飛んだ時に詰まる血管は「太く、広い範囲」で梗塞を起こします。特に「脳」の太い血管が詰まると、脳の広い範囲に影響が及ぶため、突然重い症状があらわれ、「死亡」する危険性も高く、運良く生き延びることができたとしても「重い後遺症」に悩まされることが少なくありません。
5.治療法
心房細動の患者さんには、合併症を予防するために第一選択として以下の2種類の薬物療法があります。
5-1.脳梗塞を予防するための抗凝固療法
これは心臓の中で血栓を作らないように行われる療法で、抗凝固療法といわれます。心房細動に伴う脳梗塞発症を検討した大規模な研究で、ワーファリンという薬剤が非常に有用であるという報告があり、長年使用されていました。
ワーファリンは、投与量を決めるために定期的な検査が必要なことに加え、食事などの影響を受けやすく、使う際に注意が欠かせませんでした。(具体的には納豆、クロレラ、青汁の摂取は禁止となります)
しかし、定期的に検査を受けなくても、一定の量を使うことができる経口凝固薬が開発されました。ワーファリンに代わる新しい抗凝固薬として,抗トロンビン薬のダビガトラン(商品名:プラザキサ)、抗Xa薬のアピキサバン(商品名エリキュース)、リバーロキサバン(商品名イグザレルト)が使われることが多くなっています。私の外来でも、半分以上の患者さんはワーファリンから変更しています。
5-2.抗不整脈薬
従来は、薬物治療で心房細動自体をコントロールしようとしていました。しかし、2000年代に欧米から相次いで報告された大規模臨床試験(PIAF, AFFIRM, RACE, STAF)で、心拍数調節が重要であることが示されました。そのため、ジキタリス、β遮断薬等を使用して、心拍数をコントロールし、速くなりすぎないようにします。具体的には、心拍数は60〜100/分でコントロールします。
6.心房細動自体の改善法
心房細動自体を改善させるためには以下の方法が行われます。
6-1.高周波カテーテルアブレーション(心筋焼灼術)
現在心房細動の治療としてよく行われているものが高周波カテーテルアブレーションです。高周波カテーテルアブレーションとは数本のカテーテルを心臓の中に進ませ、心臓の異常な心筋部を見つけ出して高周波通電を行う治療です。発作性心房細動におけるこの手術の成功率は現時点で約80%です。
6-2.心臓外科治療(MAZE手術)
心房の筋肉を迷路のようにメスや高周波で複雑に切開焼灼し、「不整脈の回路」を離脱し不整脈が起こらないように行う外科手術です。
これは開胸し、心房を複雑に切り刻むことが必要となるので、心房機能が低下する恐れがあり、心房細動単独の治療としてはあまり行われていません。心臓の弁の手術と同時に行われるケースが多く、成功率は85%前後です。
7.心房細動による脳塞栓の治療は数時間以内が勝負
心房細動による血栓が脳に飛ぶと、太い血管が閉塞されるため、症状も重く、生命的危険も高くなります。しかし、発症後数時間以内であれば、血栓を溶かす治療が著効します。
具体的には、発症から4.5時間以内で、かつCTやMRI検査で未だ脳梗塞が進行して回復不可能になっていないと判断でき、かつ治療への禁忌項目に抵触せず、治療の危険性がそれほど高くないと考えられる場合には、t-PA静注療法(血栓溶解療法)を行います。
これは血栓溶解薬であるt-PAを静脈より約1時間かけて点滴するものです。t-PAは脳血管に詰まった新しい血栓に特異的に働いて、血栓を溶かし、閉塞血管を再開通させます。
発症から4.5時間というと、そんなに早く受診できる? と疑問を持たれるかもしれませんが、脳塞栓は突然発症します。例えば、マージャンをしていて突然、片側の手足が動かなくなって意識が悪くなります。そうすると迷うことなく救急車を呼びますから、通常は3時間程度で治療を開始することができます。
私自身、勤務医の頃は積極的にこの治療を行っていましたが、効果は絶大です。脳底動脈が閉塞して、意識も完全にない状態で救急車で運ばれた患者さんが、翌日には普通に歩けるようになるまで回復したことがあります。その当時は、看護師さんから「どんな治療をしたの!」と驚かれたものです。
8.再発予防法
心房細動による脳塞栓を予防するには以下が大事です。
8-1.年に1回は心電図を
心房細動は、症状がないことも多いものです。そのため、症状がなくても年に1回は心電図を取りたいものです。
8-2.ときには自分で脈をとってみよう
心電図を取らなくても、自分で脈を図るのも一つです。手首で脈を触れる場所を抑えて、1分間脈拍を図ってみましょう。脈のリズムが不整であったり、1分間の脈拍数が100以上の場合は、医療機関を受診しましょう。
8-3.心房細動があれば抗凝固療法を
心房細動が指摘されたら、抗凝固療法を行いましょう。主治医が、抗凝固療法を行わない場合は、患者さんから治療をお願いしましょう。その際は、できれば制約の多いワーファリンでない新しいタイプの経口凝固薬をお願いしましょう。
もちろん、これらの依頼に適切な説明や対応をしてくれないケースは、主治医を変えることも検討しましょう。少なくとも脳神経内科医であれば適切に対応します。

9.まとめ
- 心房細動の患者さんは100万人以上であり、超高齢化に伴いさらに増加しています。
- 心房細動の治療で最も大事なことは、血栓を予防して脳塞栓を起こさないことです。
- 心房細動が指摘された場合は、積極的に抗凝固療法を行いましょう。


