もしかするとこの記事を読まれている方は、身内が事故で脊髄損傷になり入院中の方かもしれません。突然の事故で、救急入院、もしかすると緊急手術になっているかもしれません。きっと、不安がいっぱいでしょう。
私自身、2000年4月に訪問診療を始めた時、在宅で生活されている脊髄損傷の患者さんの存在が多いことに驚いたものです。一時50名の在宅患者さんのうち10名もの方が脊髄損傷の患者さんでした。彼らは、急性期は整形外科で手術等を受けるのですが、退院後は長い在宅生活を送るため、医療だけでなく介護、さらには社会資本を使うことによる不幸の最小限化が必要になります。
では、具体的に今後生活はどうなっていくのでしょうか? どのような方法を取ることができるのでしょうか。
今回の記事では、フィナンシャルプランナー(FP)資格を持つ脳神経内科専門医である長谷川嘉哉が脊髄損傷について、医療・介護・社会資本それぞれの面で解説します。身近で脊髄損傷になられた方がいる方はぜひ参考になさってください。
目次
1.脊髄損傷とは?
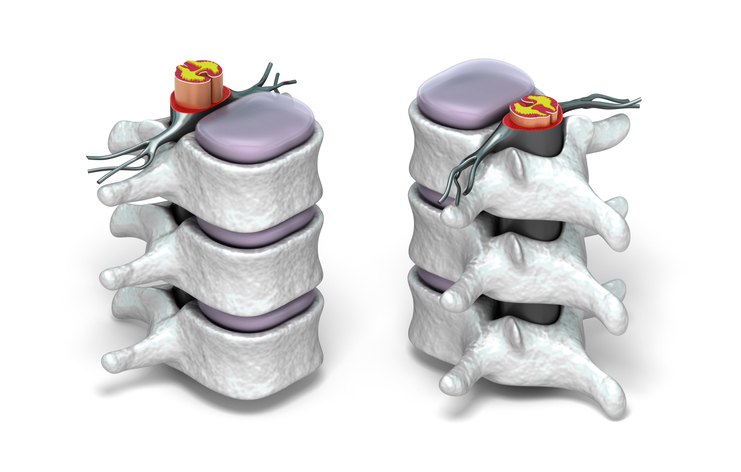
脊髄とは、脳と末梢神経をつなぐ、背骨の中を通って伸びている太い神経の束です。そのため、脊髄が損傷されると、脳から指令を出しても、手足へ伝えることができないため、重篤な運動障害を起こします。逆に、手足からの刺激を脳に伝えることもできないために感覚障害も伴います。
大部分は交通事故や日常生活の中での事故により突然発症します。事故等により、脊髄を保護している脊椎が骨折することで、脊髄に障害が起こるのです。当然、緊急で整形外科的な手術が行われますが、傷ついた脊髄自体の回復は難しいものです。
通常、発症6か月まではリハビリ等で改善することもあります。しかし、6か月の経過時点での状態がほぼゴールとなります。その時点で動かない手足が、それ以降に劇的に動くようになることは難しいのが現実です。
その時点で、医療・介護・社会資本をフルに使って生活を再建する必要があるのです。
2.原因
現在日本には10万人以上の脊髄損傷者がみえ、毎年5,000人以上の新たな脊髄損傷患者さんが発生しています。原因としては、交通事故や、木やはしごに乗っていて落ちたりといった外傷が多いです。私の患者さんでは、「飲酒後に階段から滑り落ちたケース」が大部分です。そのためでしょうか、男女比では男性が圧倒的に多くなっています。
ただし、最近では高齢化により、軽度の刺激で引き起こされる「非外傷性の頚髄損傷」が増加傾向です。高齢者の場合、もともと加齢変化による脊椎の変形があるため、日常生活のちょっとした脊髄への刺激が原因となることもあります。症状としては、手のシビレや麻痺、物に触れることができないような激しい痛みなどが続きますが、外傷性に比べると症状は軽いものです。
3.運動障害
脊髄症状の主となる運動障害には、以下の特徴があります。
3-1.両側に発症する
通常、脳血管障害などの脳に原因がある場合は、運動障害は右の手足、左の手足といった片麻痺として出現します。しかし、脊髄損傷の場合は、両手が動かない、両足が動かないといった対麻痺として症状が出現します。ちなみに、両手・両足が同時に動かない場合は、四肢麻痺と言います。
3-2.部位で症状は異なる
運動障害は、受傷した脊髄のレベルで症状が異なります。頻度的には頚髄レベルの損傷が最も多くなっています。
- 頚髄レベル・・両手・両足が動かない、四肢麻痺になります。ちなみに、解剖学的には、両手だけが動かないことはあり得ません。両手が動かない場合は、症状に差はありますが、両下肢の運動障害も合併するのです。
- 胸髄・腰髄レベル・・両足が動かない、対麻痺になります。
3-3.意識レベルは正常
脊髄損傷は、以上のような運動障害を伴うのですが、頭部外傷を合併しない限り大脳レベルには異常がはありません。運動障害があっても、意識レベルや知的レベルも正常です。そのため、仮に自宅で生活する場合でも、片時も目が離せない状況ではありません。介護者がいる場合は、自宅で生活されるケースもかなりあります。

4.合併症
脊髄損傷による麻痺以外に、色々な全身の合併症が発生します。下記の2つのタイプで苦しまれている方が多いです。
4-1.自律神経症状
神経の障害は運動神経だけでなく、自律神経も巻き込みます。自律神経障害の代表例としては、頑固な便秘、排尿障害、起立性低血圧等があります。
4-2.褥瘡(床ずれ)
運動障害がなければ、長時間同じ姿勢で座っていたり横になっていると、無意識に座っている格好を変えたり、寝返りを打ったりしています。ところが、脊髄損傷によって動きが悪くなったり、感覚を失っているとそれがわからないため(寝返りができなくなるため)褥瘡ができやすくなります。褥瘡を防ぐためには、空気マットの使用や、体位を交換する必要があります。
5.治療・リハビリ・介護
脊髄損傷は、急性期治療よりもはるかに長い介護・リハビリ生活が待っています。
5-1.急性期
発症した直後は急性期病院での手術を中止とした治療を行います。その後は、慢性期リハビリ病院へ転院してリハビリを行いますが、利用できる上限は発症後6か月までのため、その後は自宅へ退院となります。
| ●幹細胞を使った治療方法が承認。保険適用も
平成30年11月21日、厚生労働省は、脊髄損傷の患者自身から採取した幹細胞を使い、神経の働きを回復させる治療法を了承しました。 従来は、リハビリ以外に有効な治療法がない脊髄損傷で、幹細胞を使った初の細胞製剤(再生医療製品)となります。公的医療保険も適用される見通しです。 この製剤は患者さんから骨髄液を採取し、骨や血管などになる能力を持つ「間葉系幹細胞」を取り出します。培養して細胞製剤にした5千万~2億個の間葉系幹細胞を、負傷から1~2カ月以内に、静脈から点滴で体に入れます。間葉系幹細胞が脊髄の損傷部に自然に集まり、炎症を抑えて神経の再生を促したり神経細胞に分化したりして、修復するのです。ただし、治療の対象は、現時点では発症して1か月以内の患者さんに限定されています。 |
5-2.自宅でのリハビリ・看護
自宅では訪問リハビリや訪問看護が大事になります。症状自体の改善は、6か月が限度ですが、そのままリハビリを行わないと、麻痺側の拘縮が進み、日常生活動作がさらに低下します。そのため、6か月を過ぎても最低週に2回は訪問リハビリを継続することが必須となります。
また、訪問看護も重要となります。頑固な便秘の場合は、定期的な浣腸・摘便も必要となります。また褥瘡予防のための清拭・体位交換も必要となります。

5-3.適宜介護サービスも
脊髄損傷の患者さんの介護は、長期に及びます。私の患者さんでも、受傷後30年自宅で生活をされている方もいます。そのため主たる介護者である配偶者への配慮も重要です。定期的に通所系サービスや、短期入所サービスを利用することで介護者の負担を減らします。
6.高度障害の適応の確認
脊髄損傷の患者さんは、社会サービスもフルに利用しましょう。
6-1.身体障害者手帳
脊髄損傷の患者さんの大部分は、身体障害者手帳の1級もしくは2級が認定されます。そうなると、科に関係なく、薬代も含めた医療費が無料となります。
さらに、先ほど紹介した訪問リハビリや訪問看護も、脊髄損傷の場合、介護保険でなく医療保険で利用ができます。この場合、負担率が1割であろうと、3割であろうと負担分は無料となります。
通常の要介護者は介護保険で利用すると1割の負担が必要となりますので、時々、ケアマネがこのことを知らずに介護保険を使ってサービス提供をしてしまい、1割負担を強いていることがあるので注意が必要です。
6-2.障害年金1級認定を確認
おおよそですが、脳血管障害の場合の片麻痺では、障害年金は2級が限度です。しかし、脊髄損傷の場合の対麻痺や四肢麻痺は1級が認定されることが多くなります。
6-3.生命保険の高度障害の絶対的適応
脊髄損傷の場合の対麻痺や四肢麻痺は、生命保険の高度障害が該当することが多いです。そうなると、死亡時と同じだけの保険金が支払われます。保険販売員も知らないことがあるので、自ら問い合わせる必要があります。ちなみに、高度障害が該当すると、住宅ローンも免除されますので、絶対に忘れてはいけない情報です。詳しくは、以下の記事も参考にしてみてください。
7.まとめ
- 脊髄損傷は、ある日突然交通事故や日常生活の事故で発症します。
- 対麻痺、四肢麻痺といった運動障害を伴いますが、意識は正常なことが多いです。
- 社会的資本の中でも高度障害については絶対に見落としてはいけません。




 認知症専門医として毎月1,000人の患者さんを外来診療する長谷川嘉哉。長年の経験と知識、最新の研究結果を元にした「認知症予防」のレポートPDFを無料で差し上げています。
認知症専門医として毎月1,000人の患者さんを外来診療する長谷川嘉哉。長年の経験と知識、最新の研究結果を元にした「認知症予防」のレポートPDFを無料で差し上げています。