糖尿病患者数は生活習慣と社会環境の変化に伴って急速に増加しています。なんと日本人の糖尿病人口は1,000万人を超えているのです。
糖尿病はなによりも合併症が怖く、3大合併症として「糖尿病神経障害」、「糖尿病網膜症」、「糖尿病腎症」が知られています。その中でも、糖尿病神経障害は最も頻度が高く症状も早期にあらわれます。
これは手足の先に痛みやしびれといった症状が生じ、気づかないうちに末梢神経が障害され、次第に身体にさまざまな症状があらわれるというものです。今回の記事では、神経障害を専門とする脳神経内科専門医の長谷川糖尿病性神経障害についてご紹介します。
目次
1.糖尿病性神経障害とは?
お伝えしたように、末梢神経が障害されさまざまな症状を引き起こすものです。
神経障害で定義される「神経」には大きく分けて3種類があります。物を触って感じる「感覚神経」、手足を動かすのための「運動神経」、血圧の調整や消化管を動かすのための「自律神経」です。糖尿病により高血糖状態が続くと、末梢神経の代謝に異常をきたして不必要な物質が溜まったり、神経に栄養を与える血管が傷ついて血流が低下します。この結果、神経の働きが障害されることで神経障害が起こるのです。
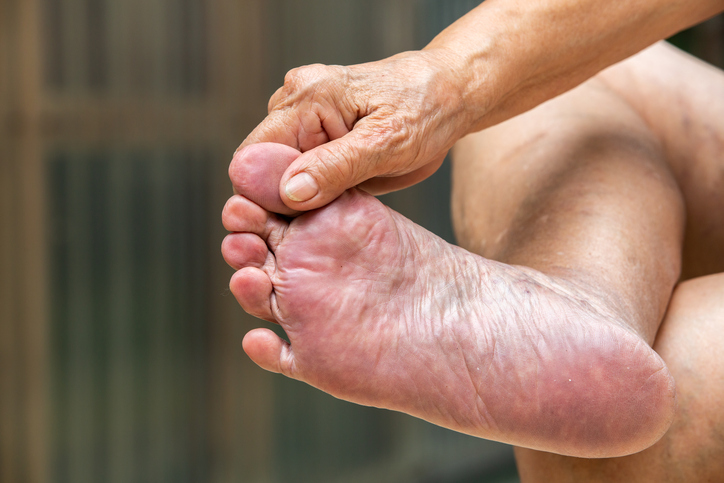
2.症状
3種類の神経障害それぞれに以下のような症状が出現します。
2-1.感覚神経の障害
主に足の指や足の裏に「ぴりぴり」「じんじん」といった痛みやしびれが生じます。初期には、手指には症状は見られません。進行すると手指にも痛みやしびれがあらわれるようになり、ちょうど手袋や靴下で覆われる部分に症状が見られるようになります。
さらに進行すると、次第に神経は働きを失っていくため、痛みやしびれではなく、感覚が鈍くなったり感じなくなったりします。すると足に傷を負っても気づきにくく、そこから細菌に感染して細胞が壊死してしまい、最悪の場合、切断を余儀なくされる可能性もあります。
2-2.運動神経の障害
四肢の運動神経の障害で、筋力低下や筋萎縮がおきることがあります。代表例では、太ももやお尻の筋肉の萎縮や筋力低下が起きます。その結果、足の変形を見ることもあります。
それとは別に、顔面の動きや感覚、眼球運動にも影響を与えることがあります。この部位には脳からの運動神経が関与しています。この神経が障害されると眼球運動の障害や顔面神経麻痺などが起こるのです。
2-3.自律神経の障害
食べ物の消化には、自律神経が関わっています。そのため、食事の際に、胸焼け、吐き気がおこり、結果として食欲低下、消化不良などになります。
さらに、自律神経は排泄をコントロールする役割もあります。これが障害されると便秘や下痢を繰り返します。また、排尿障害が出現しすることで、排尿後も尿が膀胱に残り、頻尿は尿路感染症を繰り返します。
自律神経は、男性器の勃起にもかかるため、勃起障害も引き起こします。
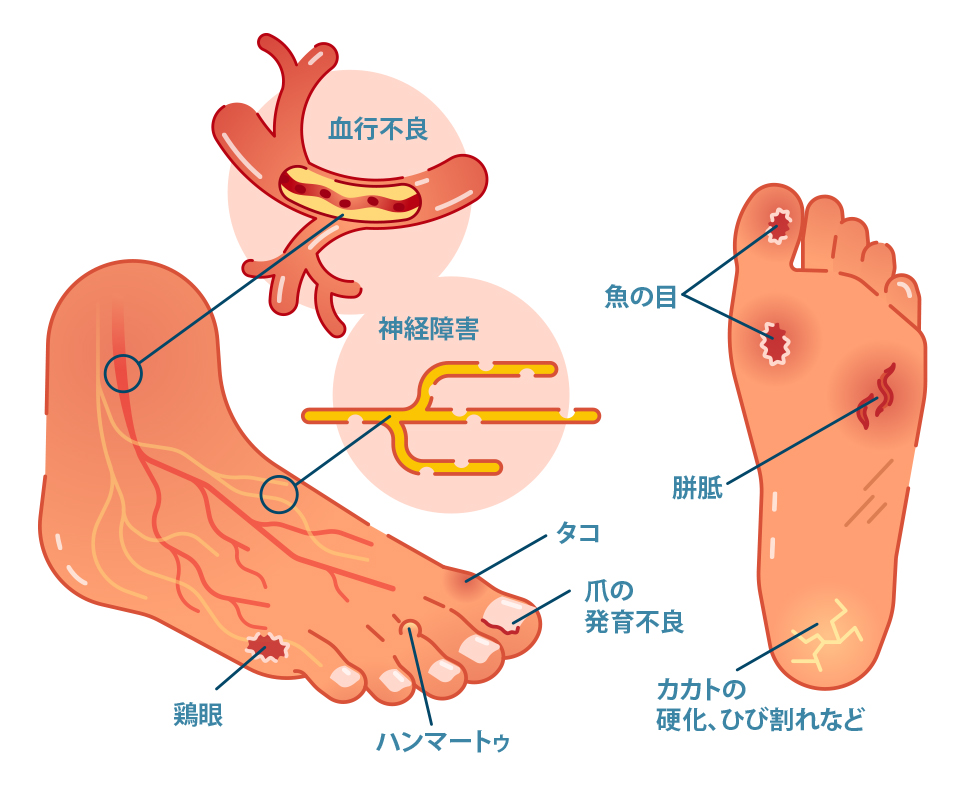
3.診断
脳神経内科医は、以下のような検査をして診断します。
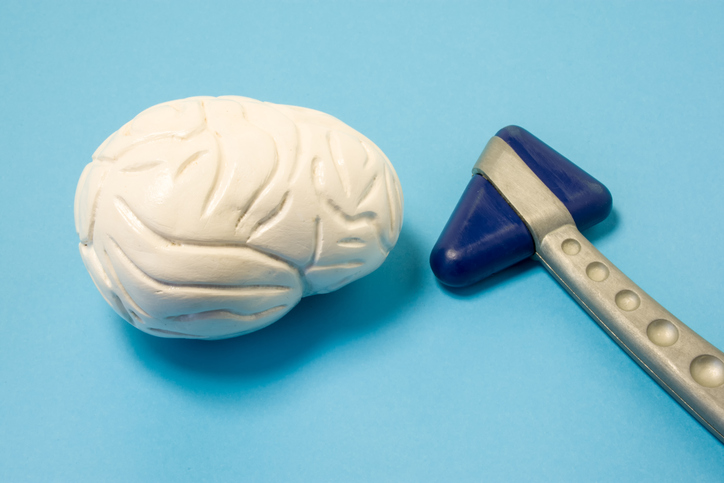
3-1.アキレス腱反射
腱反射用のハンマーでアキレス腱を叩き、正常な反射が出るか確認します。末梢神経障害の患者さんは、両側性に反射が低下するため運動・感覚神経障害の指標になります。
慣れてくると、初診の患者さんのアキレス腱反射の低下から、糖尿病が見つかることもあります。
3-2.振動覚検査
音楽の調律用の音叉を震わせてくるぶしの内側にあてて、振動を感じるかどうか、何秒間振動を感じ続けるか確認します。症状が進行すると、結構の振動がある音叉の振動さえも感じなくなるので感覚障害の指標になります。そのため、脳神経内科医は、診察の際は必ず音叉を持ち歩いています。
3-3.心拍変動検査
心電図検査のひとつです。心臓の拍動回数は、息を吸う時と吐く時で変化します。このような呼吸に伴う心拍のゆらぎは自律神経がコントロールしているので、心拍の変動が弱い場合には自律神経障害があることが疑われます。
3-4.神経伝導検査
皮膚の上から神経を電気で刺激し、刺激の伝わる速度を測定します。電気の刺激を与えるので、少し痛みを伴う検査です。症状のない糖尿病神経障害の診断を行うのに有用です。
4.神経障害が悪化すると
神経障害が悪化すると以下のような重篤な症状が起こります。
4-1.神経麻痺・壊疽
感覚神経障害が進行することで、痛い、熱いという感覚が失われます。そのためケガやヤケドを気付かずに悪化させ、潰瘍や壊疽へと進行させてしまいます。とくに足は壊疽になりやすく、場合によっては壊疽部分の切断を余儀なくされます。
4-2.無自覚性低血糖
正常では低血糖になると、冷や汗、動悸、意識障害、けいれん、手足の震えなどの症状があらわれます。しかし、糖尿病性神経障害が進行すると、低血糖になっても身体が反応せず、血糖値を上げるホルモンが分泌されなくなります。また、低血糖による症状が起こりにくく、自覚できなくなります。我々医師の感覚は、高血糖では死なないが、低血糖では死に至ると認識しています。神経障害によって、低血糖の警告症状なしにすぐに意識がなくなることは非常に危険です。
4-3.低血糖・高血糖を繰り返す
自律神経障害により消化管運動のリズムが乱れると食べたものの吸収が不安定になります。特に、インスリン注射をしている場合は、食後、血糖が上昇してくる時刻とインスリンが効いてくる時刻のタイミングが合わずに、低血糖、高血糖を繰り返すことになります。同時に食欲もなくなることが多く、さらに血糖コントロールが難しくなります。
4-4.無痛性心臓虚血
感覚神経は、心臓にも分布しています。そのため心筋梗塞や狭心症になると激しい胸痛があるのが普通ですが、心臓の神経が障害されるとそれを感じません(=無痛性心筋虚血)。そのため治療が遅れて、死につながるような大きな発作をおこす危険性が高くなります。
4-5.突然死
神経障害があると無自覚性低血糖による意識喪失、無痛性心筋虚血による発作のほかにも、致命的な不整脈や呼吸の停止を起こしやすくなり、突然死の危険が高くなります。
5.治療
糖尿病性神経障害の治療は大きく分けて以下の3種類です。
5-1.血糖値のコントロール
糖尿病神経障害の予防には、適切に血糖値をコントロールすることが最も重要です。一度糖尿病になると完全に治療することはできませんが、治療を早めに受けることで、糖尿病神経障害の進行を遅らせることができます。
食事・運動療法をきちんと行って、良好な血糖コントロールを維持しましょう。必要なら血糖を下げる薬の服用も必要になります。
5-2.原因療法
糖尿病神経障害の原因のひとつは、神経に原因物質(ソルビトール)が溜まることと考えられています。この原因物質を作り出しているのがアルドース還元酵素という酵素なので、「アルドース還元酵素阻害薬」という薬でこの酵素の働きを抑え、神経障害の原因物質が生成されないようにします。
具体的には、エパルレスタット(商品名;キネダック錠)を使用します。
5-3.対処療法
糖尿病神経障害に伴う痛みやしびれに対する治療には特効薬はないため、いろいろな薬を組み合わせることで症状を和らげます。
- 神経障害性疼痛治療薬・・プレガバリン(商品名:リリカ)を使用します。リリカは、疼痛治療剤で、現在世界110の国と地域で承認され、国際疼痛学会をはじめとする主要学会において神経障害性疼痛の第一選択薬に推奨されています。主な作用機序は、過剰に興奮した神経系において、各種神経伝達物質の放出を抑制することで鎮痛作用を発揮すると考えられています。
- ビタミン剤・・神経が障害された際には、再生のためにビタミンB12を必要とします。そのため、即効性はありませんが、私は全例に必ず処方します。
- 上記でも、症状が緩和されない場合は、抗うつ薬、抗てんかん薬などの薬剤を、症状に応じて適宜併用します。ただし、抗うつ薬、抗てんかん薬は糖尿病性神経障害としては保険適応が認められてません。
6.まとめ
- 糖尿病患者さんの急増により、合併症としての神経障害の患者さんも増えています。
- 当初は、症状も出にくいのですが、進行すると生命的危険も伴います。
- 神経障害の最大の治療は血糖のコントロールです。


