認知症の代表的症状は「物忘れ」ですが家族をそれほど困らせるわけではありません。さっき話をしたことを忘れようが、同じ質問を繰り返そうが、家族にとってストレスにはなりますが、生活に大きな影響を与えるほどではないでしょう。
認知症が進んできて、幻覚・妄想・暴言暴力・介護抵抗といった症状が出るようになると家族を苦しめます。これらの症状を周辺症状もしくはBPSD(Behavioral and Psychological Symptoms of Dementia)といいます。行動・心理症状ともいいます。
周辺症状で苦しむ患者さんのご家族は、「どうせ病院にかかってどうしようもない」と思いがちです。しかし、専門医の立場からすると、薬物と介護的対応で8割ほどの患者さんは周辺症状が改善・消失します。今回の記事では、月に1000名の認知症患者さんを診察する長谷川嘉哉が、周辺症状の治療・対応方法をご紹介します。
目次
1.認知症の周辺症状とは?
私の外来では、物忘れを中心とした中核症状に対して、家族を困らせる「周辺症状」という言葉がご家族には理解しやすいようですが、いろいろな呼び名があります。
1−1.以前は「問題行動」と呼んでいた
以前は、認知症の高齢者に見られる徘徊・失禁・乱暴行為・性的問題・不潔行為・食事異常などを問題行動と言っていました。しかし、問題行動の「問題」とは、あくまでも介護者側の概念です。患者さんの人権保護の観点などから、中核症状に対して「周辺症状」と言うようになったのです。さらに近年は「BPSD」という名称が一般的になりつつあります。BPSDとは、認知症の行動と心理症状を表わす英語の「Behavioral and Psychological Symptoms of Dementia(行動・心理症状)」の頭文字を取ったものです。
1−2.中核症状
認知症になれば誰にでも、中核症状が現れます。「中核症状」は脳の神経細胞が壊れることによって、直接起こる症状です。具体的には、直前に起きたことも忘れる記憶障害、筋道を立てた思考ができなくなる判断力の障害、予想外のことに対処できなくなる問題解決能力の障害、計画的にものごとを実行できなくなる実行機能障害、いつ・どこがわからなくなる見当識障害、ボタンをはめられないなどの失行、道具の使い道がわからなくなる失認、ものの名前がわからなくなる失語などがあります。
| 中核症状 | 周辺症状 |
| 記憶障害 | 徘徊 |
| 判断力の障害 | 失禁 |
| 問題解決能力の障害 | 乱暴行為、暴言 |
| 実行機能障害 | 性的問題 |
| 見当識障害 | 不潔行為 |
| 失行 | 食事異常 |
| 失認 | 介護拒否 |
| 失語 | 幻覚・錯覚 |
| 不安・抑うつ | |
| 睡眠障害 | |
| 帰宅願望 |
1−3.周辺症状
認知症患者さんは、当初は中核症状だけを訴えます。通常のMMSE検査(Mini Mental State Examination、MMSE)で30点満点のうち18点以上の成績であれば通常は中核症状でとどまります。しかし18点を切るころになると、周辺症状として暴言や暴力、興奮、抑うつ、不眠、昼夜逆転、幻覚、妄想、せん妄、徘徊、弄便、失禁などが出現してきます。介護者が対応に苦慮する多くは、断然中核症状よりも周辺症状です。
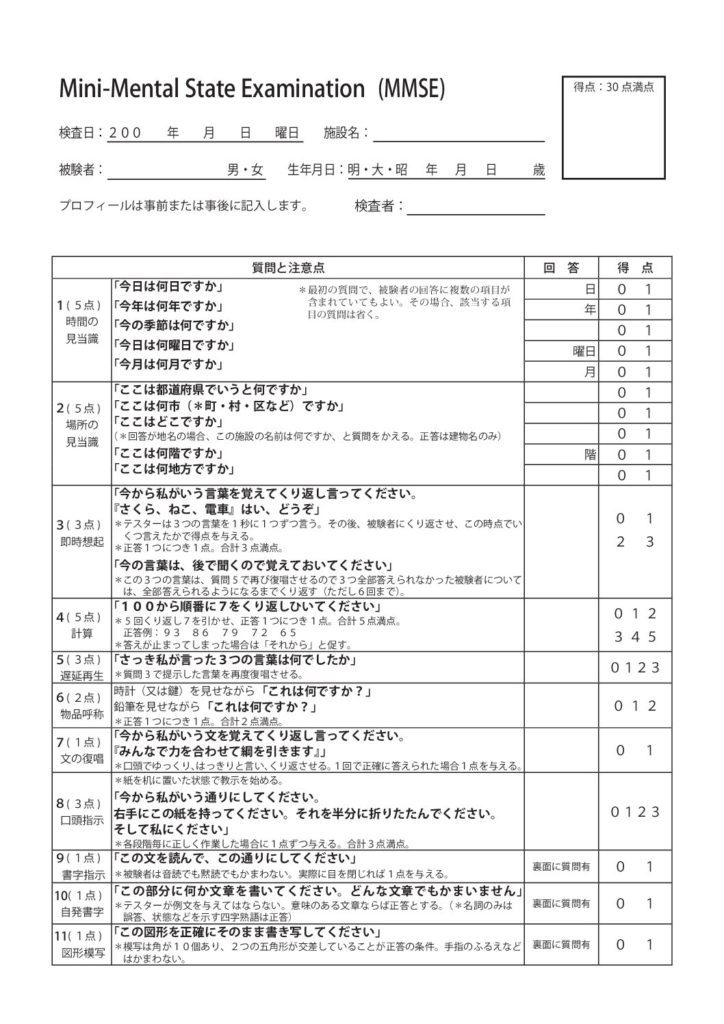
1−4.中核症状と周辺症状の決定的な違い
私が専門外来でお伺いする「周辺症状の有無を知る優れた質問」があります。それは「患者さんの症状で困ったことはありませんか?」です。中核症状の段階では物忘れが激しくても、ご家族は困りません。しかし、周辺症状が出現するとご家族は困ってしまうのです。

2.認知症の種類によって周辺症状の出現の仕方は異なる
実は認知症の種類によって周辺症状の出現の仕方は異なります。
2-1.アルツハイマー型認知症
アルツハイマー型認知症は典型的な経過をたどります。つまり、中核症状が症状が出現し、中核症状が進行するに従い周辺症状が出現します。MMSEで言えば、初診時は30点満点で20点台で中核症状のみがみられ、MMSEが18点を切るころから周辺症状が出現します。
2-2.血管性認知症
認知症の症状の出方の一つに、良い時と悪い時の差が激しいものがあり、これは昔は「まだら痴呆」と言われていました。しかし、アルツハイマー型認知症はまだらではありませんので、最近ではまだら痴呆という言葉はあまり使われません。ただし、血管性認知症の場合は、このまだらの特徴があります。そのため、周辺症状が強く出たり、まったくでなかったりと差が激しいため薬の投与に躊躇します。いったんは様子を見て、周辺症状が継続する場合に薬を投与します。
血管性認知症については以下の記事で詳しくご紹介しています。
2-3.レビー小体型認知症
レビー小体型認知症の特徴は、「幻視」です。例えば「家の中に知らない子供がいる」などと言うようになります。
通常、アルツハイマー型認知症といった認知症では、物忘れ等の中核症状が進行したうえで、幻視といった周辺症状が出現します。しかし、レビー小体型認知症では物忘れなどがほとんど見られない状態から幻視を訴えることが特徴です。
本来アルツハイマー型認知症では幻視が出現しないMMSEで20点台でも出現します。つまり、MMSEが維持されているのに幻視を認めれば、レビー小体型認知症を疑うのです。
レビー小体型認知症については以下の記事で詳しくご紹介しています。
2-4.前頭側頭葉型認知症
ピック病ともいいます。この特徴的な症状は、初期から周辺症状が出現します。この段階では、物忘れなどの記憶障害はほとんど見られません。理性や感情に障害が出ることで、怒りっぽくなったり、他人を思いやる気持ちがなくなったり、善悪の判断をつけることができなくなります。その結果、暴力や万引き、痴漢などの反社会的な行動を躊躇なく取ることになります。外来での印象は、このような患者さんはとんでもない行動をとっているのですが、『ああ言えばこういう』でふてぶてしく、多弁な印象です。
実際、家族は患者さんの症状に困り果てているのですが、MMSEを行うと、ほぼ正常のため見逃されることさえあるのです。
ピック病については以下の記事で詳しく解説しています。
3.治療法
治療は、メマリー、抑肝散、抗精神病薬を組み合わせます。私の経験では8割程度の方は、周辺症状がコントロールできます。
3-1.メマリー
ブレーキ系のアルツハイマー薬としては抜群の効果です。幻覚・妄想・易怒性で疲れ果てたご家族から、『先生、本当に穏やかになりました』と感謝されたことは1,000例以上で経験しています。メマリーは1回5㎎、10㎎、15㎎、20㎎と一週毎に量を増やします。メーカーは、20㎎まで増やすことを推奨していますが、私は処方開始2週間後に必ず受診をお願いしています。つまり10㎎を服薬した段階でチェックします。この段階で半数程度の方は穏やかになっています。その場合は、量を増やすことなく10㎎で処方を継続します。逆に10㎎でも効果がない場合は、20㎎まで増量することになります。
メマリーについては以下の記事も参考になさってください。
3-2.抑肝散
メマリーを使うほどでもないけど少し穏やかになって欲しい、もしくはメマリーで効果はあるけどもう少し穏やかにしたい。そんな時に効果があるのが漢方の抑肝散です。「漢方薬が効果あるの?」と思われるかもしれませんが、軽視できません。服薬は粉の薬を一日2回から3回食事の前に服用します。飲みにくいことが難点ですが、2週間ほどで効果が出てきます。ご家族の方も「漢方薬って効くんですね!」と驚くほどです。
3-3.抗精神病薬を少量投与することも
メマリーや抑肝散を使ってもどうしてもブレーキ効果がなく、幻覚・妄想・攻撃性が残る場合は、抗精神病薬を使用します。具体的には、リスパダール、セロクエル、エビリファイと言った薬です。
これらの薬の保険適応病名は、統合失調症ですからアルツハイマー型認知症の方には保険適応外になります。これらの薬をごく少量、0.5錠から1錠程度を加えると、劇的に効果があります。疲弊したご家族も、『こんな小さな薬を1錠飲むだけでこれだけ穏やかになるんですね』と驚かれます。ただし、あくまで保険適応外の使用になりますので費用のご負担をかけます。ですから症状が落ち着いて半年から1年たった時には、薬の減量・中止を考えます。もちろん、減量・中止して悪化すれば、ふたたび元に戻します。
4.周辺症状の介護的対応
周辺症状は薬物治療だけでなく、介護的対応も重要です。対応の基本は、周辺症状を訴える患者さんの視点をずらす、意識をそらすことです。例えば、幻覚や妄想を訴える患者さんに、「そんなことはあり得ない」と正面から否定すれば、患者さんはより興奮していしまいます。上手に話を聞きながら、「お茶でも飲みませんか?」と話題を変えれば落ちつかれるケースも多くあります。
以前、家族が連れてきた女性患者さんが、杖を振り回して受診拒否をされたことがありました。偶然通りかかった脳リハの男性職員が、「椅子に座りませんか?」と彼女のサイドからアプローチ。椅子に座った彼女の話を聞きながら、何気なく手を重ねる。やがて、患者さんも落ち着かれ無事受診が可能となりました。鮮やかな対応でした。
実はこの男性職員は40歳を超えて独身。このテクニックを若い女性に使えば「いつでも結婚できるのではないか」と思わせるほどでした。

5.コントロールできなくなると
どれだけ薬を使っても、介護的対応を工夫しても1〜2割の方は周辺症状がコントロールできません。この段階では、介護施設を使うことも不可能です。こうなると、家族もケアマネもお手上げです。このような時に忘れていけない対応があります。それは「精神科受診」です。
この場合は、介護ではなく医療として、精神科に紹介状を書いて、出来れば入院をお願いします。メマリー、抑肝散、抗精神病薬少量投与をしてもコントロールできない場合は、入院をさせてくれることが多いものです。
但し、いきなりの受診ではベッドが空いていないことがあります。クリニックもしくはケアマネから前もって精神科病院の相談室に連絡をしておくとスムーズに事が運びます。
6.まとめ
- 介護者が対応に苦慮する多くは、中核症状よりも断然周辺症状です。
- 周辺症状は、薬のコントロールで8割がたは改善します。
- しかし、どうしても改善しない場合は、精神科受診を検討します。






 認知症専門医として毎月1,000人の患者さんを外来診療する長谷川嘉哉。長年の経験と知識、最新の研究結果を元にした「認知症予防」のレポートPDFを無料で差し上げています。
認知症専門医として毎月1,000人の患者さんを外来診療する長谷川嘉哉。長年の経験と知識、最新の研究結果を元にした「認知症予防」のレポートPDFを無料で差し上げています。