ビスフォスフォネート系製剤(以下BP製剤)は、骨粗しょう症やがんの骨転移などに対し非常に有効なため、多くの医師が第一選択薬として使用しています。実際、当院のように脳神経内科が専門のクリニックでも多くの患者さんに使用しています。
しかし、最近、BP製剤を使用している患者さんが、抜歯などの顎骨に刺激が加わる治療を受けると顎骨壊死(がっこつえし)が発生することが分かってきました。ところが、多くの医師には歯科医との連携が不十分であるため、正しい情報が伝わっていません。幸い当院では、平成30年2月から歯科用チェアを設置。歯科衛生士の雇用に伴い、多くの歯科医の先生との週1回の頻度で情報交換を行っています。
今回の記事では、高齢者医療に詳しい長谷川嘉哉がBP製剤処方時に歯科医へ情報提供をすべきポイントについてご紹介します。
目次
1.骨粗しょう症の薬が顎骨壊死を招くとは?
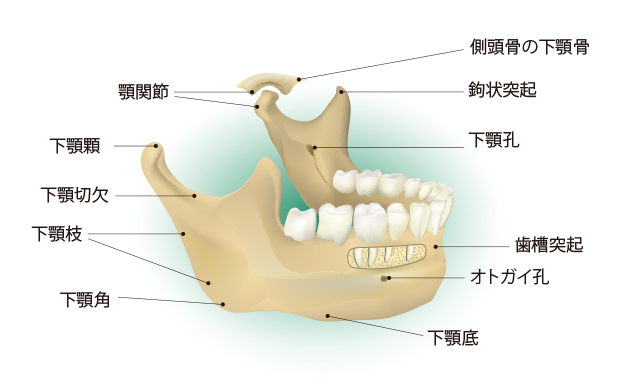
海外での報告では、抜歯を行った場合、骨粗しょう症でBP製剤の内服をしている患者さんでは1,000人中1~3人、悪性腫瘍に対して使用されたBP製剤の注射を受けている患者さんにおいて100人中6~9人の方に顎骨壊死が生じたとされています。顎骨が壊死すると、歯肉腫脹・疼痛・排膿・歯の動揺・顎骨の露出などが生じます。
顎骨は、顎を形成する骨で,上顎骨と下顎骨とがあります。顎骨には他の骨には見られない特徴があり、BP 製剤に関連する骨壊死が顎骨にのみ発生します。顎骨の特徴をご紹介します。
- 歯は顎骨から上皮を破って植立しているため、口腔内の感染源は上皮と歯の間隙から顎骨に 直接到達しやすい。
- 顎骨のように薄い口腔粘膜に被覆された骨は他に無く、食物をかむなどの日常活動により口腔粘膜を介して顎骨にまで傷害が広がりやすい。
- 口腔内には感染源として、800 種類以上の口腔内細菌が存在する。
- 下顎骨は上顎骨に比べ皮質骨が厚く緻密であり、骨再生が活発。このため 顎骨壊死は上顎骨よりも下顎骨に発症しやすい。
- う蝕・歯髄炎・根尖病巣、歯周病などの感染症を介して顎骨に炎症が波及しやすい。
- 抜歯などの侵襲的歯科治療により、顎骨は直接口腔内に露出して感染を受けやすい。
2.顎骨壊死の症状
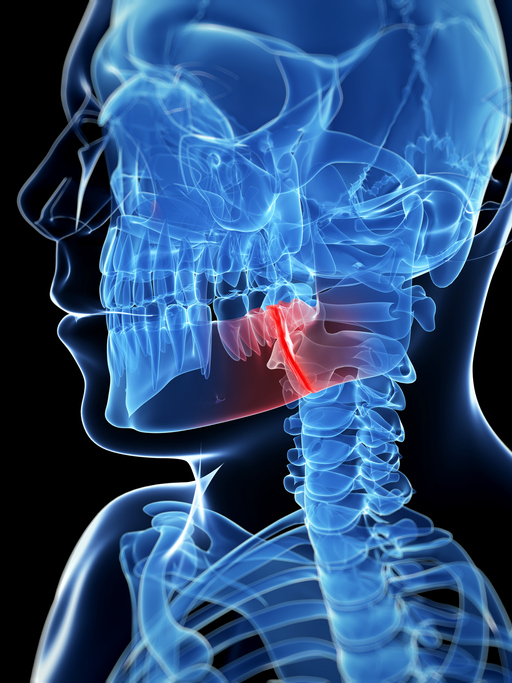
顎骨壊死が起こると、あごの骨の組織や細胞が死に、骨が腐った状態になります。あごの骨が腐ると、口の中にもともと生息する細菌による感染が起こり、あごの痛み、腫れ、膿が出るなどの症状が出現します。
自覚症状としては、「口の中の痛み、特に抜歯後の痛みがなかなか治らない」、「歯ぐきに白色あるいは灰色の硬いものが出てきた」、「顎が腫れてきた」、「下くちびるがしびれた感じがする」、「歯がぐらついてきて、自然に抜けた」などの症状がでます。
初期には自覚症状がなく、歯科検診などで偶然発見される場合もあります。BP製剤を服薬していてこのような症状が出現してきた場合は、疑うことが必要です。
3.顎骨壊死の危険因子
BP製剤による顎骨壊死はすべての人に発症するわけではありません。以下のような危険因子があると発症しやすくなると言われています。
3-1.BP製剤の窒素含有の因子
BP製剤には窒素を含むタイプと含まないタイプの二種類があります。顎骨壊死の発生頻度は、窒素を含む方が高く、さらに経口より注射薬で高くなります。但し、有効性や種類の多さから、BP製剤の処方の主流は窒素を含有する経口タイプになっています。
ちなみに、BP製剤の一覧をご紹介します。
経口BP製剤
| 商品名:ダイドロネル | 窒素非含有BP |
| 商品名:フォサマック、ボナロン | 窒素含有BP |
| 商品名:アクトネル、ベネット | 窒素含有BP |
| 商品名:ボノテオ、リカルボン | 窒素含有BP |
注射BP製剤
| 商品名:アレディア | 窒素含有BP |
| 商品名:ビスフォナール、 | 窒素含有BP |
| 商品名:ゾメタ | 窒素含有BP |
3-2.局所因子
多くの論文が、口腔衛生状態の不良を危険因子として指摘されています。また、歯科インプラント埋入には、顎骨壊死との関連性は明確ではありません。しかし、口腔清掃が十分に行われているインプラント埋入前や埋入直後とは異なり、長期経過の間には口腔衛生状態が不良になり、顎骨発生の危険性が増すと考えられています。
3-3.全身因子
全身的因子のがんの患者は、抗がん剤およびステロイド剤投与、あるいは放射線治療などを受 けていることが多く、免疫機能の低下などにより 顎骨発生のリスクが高まります。また、多発性 骨髄腫、乳がん、前立腺がん患者などは骨転移、骨痛、あるいは高カルシウム血症を併発するこ とが多いため BP 製剤による治療が不可欠です。そのため、顎骨壊死の発生頻度が高まります。
3-4.喫煙
喫煙は 顎骨壊死の発生頻度を高めるとともに予後不良因子になります。
4.休薬について
顎骨壊死の発生を防ぐためには、ときにBP製剤の休薬が必要になります。
4-1.休薬が不要な場合
BP製剤の投与期間が3年未満で、 3章でご紹介した危険因子がない場合は BP 製剤の休薬は原則として不要で、侵襲的歯科治療を行って も差し支えありません。
4-2.休薬が望ましい場合
BP製剤の投与期間が3年以上、あるいは3年未満でも危険因子があ る場合には、休薬を検討する必要があります。その時こそ、医科歯科連携で、骨粗鬆症治療と侵襲的歯科治療の必要性を踏まえた対検討が必要になります。
4-3.休薬期間は?
BP 製剤の休薬をする場合、その期間が長いほど、顎骨壊死の発生頻度は低くなります。抜歯など侵襲的歯科治療後の BP 製剤の投与再開までの期間は、術創が再生粘膜上皮で完全に覆われる2~3週間後か、十分な骨性治癒が期待できる2〜3ヶ月後が望ましいです。
5.骨吸収抑制薬内服中に抜歯、休薬する? 医師の意識調査
実際に、BP製剤を処方している医師が、顎骨壊死についてどのように認識しているのでしょうか? 医師の専門サイトであるm3.comのデータをご紹介します。
「骨吸収抑制薬の使用実態は?」で、医師会員に骨吸収抑制薬を内服中の患者が抜歯する前に、歯科医から休薬依頼を受けた場合にどう対応するかを尋ねると、全体(991人)の63.5%(629人)が休薬すると答えています。ただし、休薬させないとした回答も9.5%見られています。
休薬すると答えた医師に休薬期間はどの程度が妥当かについて5択で質問したところ、「2週間以上1カ月未満」が最多の24.3%でしたが、全ての選択肢で回答割合が2桁を超えるなど、休薬期間についてはばらつきが見られ、医師も迷っていることが分かります。
6.投与前に、歯を意識しよう
多くの医師は、歯科については気にすることなく、BP製剤を処方します。そのため患者さんとしては、BP製剤の処方を医師から告げられた場合は、「歯科受診してから服薬したい」ことを伝えましょう。定期的に歯科のメンテナンスを受けている場合は、歯科医にBP製剤の処方をされても良いか確認しましょう。
先日もある歯科医に聞いたところによると、「意識の高い医師は、投与前に歯科医に、BP製剤を処方したいが口腔内の状況に問題はないか?」の問い合わせをしているようです。その結果、必要であればBP製剤を投与する前に抜歯を行うこともあるようです。
まだまだ医師の意識が低いため、患者さん自身で身を守る必要があるのです。
7.BP製剤投与中に気をつけること
すでにBP製剤を投与されている場合も注意が必要です。何か歯の痛みや、違和感が出現した場合は、歯科医に受診しましょう。その際はBP製剤を服薬していることを必ず伝えましょう。
また症状がなくても、歯科治療が必要となった場合は、BP製剤を処方している医師に報告をしましょう。服薬期間や危険因子から必要がある場合は、休薬をしましょう。
BP製剤の副作用を考えると、やはり歯科医の定期的なメンテナンスの重要性を感じます。少なくとも3か月に1度の定期的な歯科受診をしていれば、顎骨壊死の危険因子は減らすことができます。超高齢化時代の中、骨粗しょう症の治療が必要な患者さんはさらに増加します。その時になって、歯科の重要性を気にするのではなく、前もって口腔内環境を良くしておくことが大事になるのです。
骨粗しょう症については、以下の記事も参考になさってください。
8.まとめ
- 骨粗しょう症の第一選択であるBP製剤で顎骨壊死が起こることがある。
- BP製剤を服薬中に歯科治療を行う場合は、休薬も必要になります。
- BP製剤服薬の有無にかかわず、歯科への定期的なメンテナンスは重要です。




 認知症専門医として毎月1,000人の患者さんを外来診療する長谷川嘉哉。長年の経験と知識、最新の研究結果を元にした「認知症予防」のレポートPDFを無料で差し上げています。
認知症専門医として毎月1,000人の患者さんを外来診療する長谷川嘉哉。長年の経験と知識、最新の研究結果を元にした「認知症予防」のレポートPDFを無料で差し上げています。