生後間もない大事な大事なお子さんが、「肥厚性幽門狭窄症」と診断された親御さんがいらっしゃいます。この記事を読まれる方もそのような方かもしれません。診断を受ける前に、嘔吐を繰り返し、体重も増えずに心配だったでしょう。そのうえ、手術が必要と言われ、さらに不安が増しているかもしれません。
でも安心してください。この病気は、決して将来影響を及ぼす病気ではありません。手術さえすれば、まったく普通の子供と同じように成長します。そのうえ、手術自体も難しいものではありません。実は、私自身生後この病気に罹りました。その時の両親の不安は、当時のノートからも伝わります。幸い手術後元気になり、普通に成長できました。現在、医師として52歳になり健康に過ごしています。
今回の記事では、自身が「肥厚性幽門狭窄症」であった総合内科専門医の長谷川嘉哉が、ご家族の方の気持ちが少しでも楽になっていただけるようこの病気についての知識をご紹介します。
目次
1.「肥厚性幽門狭窄症」とは

肥厚性幽門狭窄症(ひこうせいゆうもんきょうさくしょう)は、赤ちゃんがミルクを吐く病気で、以下の特徴があります。
1-1.好発年齢
好発年齢は、生後2〜3週から3ヶ月位です。私は2月14日生まれですが、手術は3月末でした。その日は、甲子園の春の大会の開会式当日であったようです。今でも私の父親は「息子の手術のために、楽しみにしていた開会式に行けなかった」と言っています。よほど楽しみにしていたようです。
1-2.男女比・遺伝性
第一子の男児に多く、300人から900人の赤ちゃんに1人の割合で発症すると言われています。ただし、女の子や第2子以降のお子さんにも無いわけではありません。ちなみに私は2番目の子供です。
1-3.原因
はっきりしたことはまだわかっていません。この肥厚性幽門狭窄症の成因に関しては古くから様々な仮説があります。最近では一酸化窒素(NO)合成酵素の欠損が関与するとの説が出されたり、消化管ホルモン「モチリン」と同様の作用を有する抗生物質エリスロマイシンを乳児に投与したら肥厚性幽門狭窄症が多発したとの報告もあります。
また、家族内に発生することも3〜18%の頻度でみられ、遺伝的素因が本症の発生に関与することも事実です。但し、私の両親や子供3人にも「肥厚性幽門狭窄症」の病気に罹ったものはいません。あくまで、「顔が似ている」「体質が似ている」程度の遺伝と考えてください。
2.症状
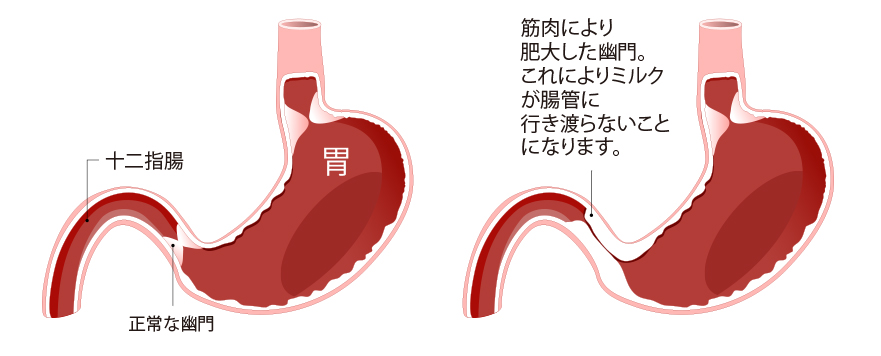
「肥厚性幽門狭窄症」には特有の症状があります。
2-1.噴水のような嘔吐
胃の出口にある幽門筋が肥厚するために胃の出口が狭くなり、飲んだミルクが十二指腸に運ばれず胃内に停滞します。ミルクで胃が一杯になると飲んだミルクを噴水状に大量に吐きます。軽く戻すのではなく、「噴水状」がポイントです。それを見ただけでも両親は不安になるものです。
そのうえ吐いた後でも赤ちゃんは空腹感のためにさらにミルクを欲しがります。そして再度、噴水状の嘔吐を繰り返すのです。ご両親の心中はいかほどでしょう。
2-2.体重増加不良
飲んでもほとんどのミルクを吐いてしまうわけですから、正常に体重が増えていきません。ついには体重が減少し始め、出生時体重をも下廻ってくることもあります。
2-3.母親が書いていた「闘病ノート」から見る実例
大人になってから、母親から「闘病日記」をもらいました。親としては相当に不安であったと思います。ノートには、細かく細かく飲んだミルクの量、吐いた回数、体重が記載されています。ある時、捨てるわけにもいかず、母親が自分にノートをくれたのです。
不安な気持ちで子供さんに付き添っている親御さん。将来、「今の状況」を子供さんに伝えてあげてください。大人になって「大事に育てられた話」を聞くことはとても嬉しいものです。
3.診断
診断は以下のように下していきます。
3-1.所見
赤ちゃんを仰向けに寝かせて腹部を観察すると、膨らんだ胃の動き(蠕動)で腹壁が波打つ様子を観察できることがあります。また腹部を触診すると肥厚した幽門筋を確認することができます。

3-2.検査
確定診断には腹部の超音波検査または胃の造影検査が必要です。 超音波検査で幽門筋の肥厚(3mm以上)が確認できれば胃の造影検査は不要です。超音波検査では幽門管の延長(17mm以上)も確認できます。 胃の造影検査では、胃の出口が細くなっているようすが描出されます。
自分自身、3歳ごろに術後の検診として、胃の造影検査を受けたことを覚えています。口から飲んだ造影剤が、胃から十二指腸に流れていることを確認したようでした。
4.治療方法
治療方法について解説します。
4-1.体液の補正
肥厚性幽門狭窄症では、胃酸を含む嘔吐物を繰り返すことになります。そのため体内の「酸」が喪失されることになり、身体のpHがアルカリ性に傾くことになります(健康な体内ではpHは中性です)。また水分と同時に各種ミネラルが失われることにもなります。そのため、入院後は点滴治療を開始して、水分と電解質の補正を行います。
4-2.内科的治療も
手術を行なわずに硫酸アトロピンの内服や注射で肥厚性幽門狭窄症を治療する施設もあります。しかし、硫酸アトロピンを用いた治療法は長期間を要し、また効果が不確実であることから一般には外科的治療が選択されます。
4-3.手術
私が受けた手術も、そして国家試験で覚えさせられた術式も、そして現在も一般的に行われているのは「粘膜外幽門筋切開術(ラムステッド法)」です。ある意味、それぐらい単純で簡単な手術なのです。ちなみに、ラムステッド法が発表されたのは1912年で、肥厚性幽門狭窄症に対する幽門筋切開術は100年以上の歴史があることになります。
具体的には、全身麻酔で手術を行います。臍の右上を3㎝程横に切開し、開腹します。胃の出口(幽門部)を引き出し、厚くなった筋肉のみを切開して拡げます。押しつぶされていた粘膜がもり上がり、中の通路が拡がり胃の内容物が通過できるようになります。最後に鼻管から空気を送り、胃の壁に孔があいていないか確認し、切開した筋肉の止血を行い、お腹を縫って閉じます。糸は吸収糸を用いるため、抜糸はしません。
5.術後の注意
術後は、以下の点に注意してください。
5-1.過保護にする必要はない
出生後、まもなく手術を受けたわけですからどうしても過保護になりがちです。しかし、手術を受ければ再発することはないとされている病気です。できるだけ普通に育ててあげてください。
5-2.お腹を冷やさない
親御さんとして3歳まではお腹を冷やさないことに気をつけてあげてください。私の母親によると、私はお腹が冷えた際に腹痛を訴えていたようです。
5-3.傷口を冷やさない
肥厚性幽門狭窄症の元患者として唯一、大人になっても気をつけているのが、「傷口を冷やさない」です。傷口は臍の右上に数㎝の一本の筋が残ります。不思議なもので手術時の傷は小さいのですが、その後の成長に伴って傷口も大きくなります。といってもあまり目立つものではありません。
但し、傷口は冷えると、痛いような張ったような不快感が残ります。当初は、原因や理由が分からかったのですが、大人になると経験的に冷えが原因であることが分かりました。最近では夏場でもエアコンで冷えることが良くあります。そのため、年中、傷口を冷やさないように注意することで対応できています。是非、参考になさってください。
6.まとめ
- 生後2〜3週から3ヶ月位までの赤ちゃんがミルクを吐く場合、「肥厚性幽門狭窄症」を疑ってください。
- 治療法は手術になりますが、100年以上の歴史のある安全で簡単な手術ですので心配はありません。
- 一度手術すれば、ほとんど再発なく普通に成長できます。


